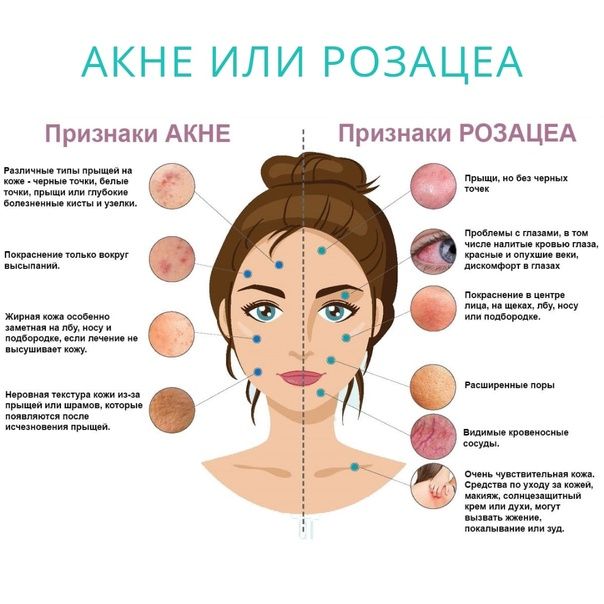
Розацеа — один из наиболее распространенных косметологических дефектов, который больше известен под названием «розовые угри». Этот вид сыпи чаще всего встречается у женщин среднего возраста со светлыми волосами. Лечение длительное, комплексное, для индивидуального выбора схемы терапии необходима комплексная диагностика.
О заболевании
Эта патология относится к хроническим поражениям кожи, проявляется покраснением лица. Симптомы могут развиваться и сохраняться в течение нескольких месяцев, если пациентка не получает правильное лечение.
Клинические признаки связаны с поражением капиллярной сети, расположенной в наружных слоях кожи. Это проявляется не только покраснением, но и отечностью. При длительном течении образуются выраженные дефекты кожи, которые можно устранить только с помощью курса косметологических процедур.
При длительном течении симптомы заболевания сложно скрыть даже под макияжем. Это приводит к неуверенности в себе, депрессивным состояниям.
Почему развивается розацеа, кто больше подвержен этой патологии
Согласно статистике, около 10% людей в мире сталкиваются с розовыми угрями. Основную роль в этом играет наследственная предрасположенность к заболеваниям сосудов. Если у близких родственников встречались такие проблемы, риск розацеа существенно возрастает.
Спровоцировать появление розовых угрей может употребление глюкокортикостероидов. Неконтролируемое использование этих препаратов в качестве местной терапии приводит к истончению стенок мелких сосудов и развитию розацеа.
Существуют данные, подтверждающие связь заболевания с гастритом, вызванным Helicobacter Pylori. Это заболевание приводит к накоплению токсинов в организме, нарушению всасывания витаминов и питательных веществ в желудочно-кишечном тракте. Это приводит к изменению стенок сосудов и повышает риск развития заболевания.
К факторам риска относится также женский пол. У мужчин патология встречается в 4 раза реже. Это связано с действием половых гормонов на стенки сосудов.
Подытожим, какие основные факторы риска развития розацеа у женщин. К ним относятся:
· наследственность;
· склонность к аллергии;
· заболевания репродуктивной системы;
· эндокринная патология;
· аутоиммунные заболевания;
· вегетативная дисфункция;
· врожденные и приобретенные дефекты иммунитета;
· себорея;
· демодекоз;
· мигрень;
· курение;
· злоупотребление алкоголем;
· частое пребывание на солнце без средств защиты;
· некачественная косметика;
· хронический стресс;
· резкие перепады температур;
· недостаток сна.
Как врожденные особенности, так и образ жизни оказывают влияние на развитие заболевания. Некоторые из перечисленных факторов можно исключить и значительно снизить вероятность появления розовых угрей. Здоровый образ жизни и правильный уход за лицом помогут сохранить безупречное состояние кожи.
Как проявляется заболевание, как его заподозрить
Первым признаком является покраснение, шелушение кожи на щеках, спинке носа. Средняя часть лица — типичная локализация для розацеа. Эпидермис становится сухим, что вызывает неприятные ощущения.
В средней части лица через кожу начинают просвечиваться мелкие сосуды, появляются сосудистые звездочки. Количество расширенных капилляров растет по мере прогрессирования заболевания.
Со временем кожа становится отечной, появляются мелкие пузырьки, наполненные гнойным содержимым. Поры расширяются, кожа постепенно утолщается, становится более грубой.
Поражение распространяется на слизистые рта и носа, глаза, развивается выраженный воспалительный процесс. За счет утолщения слизистой может нарушаться носовое дыхание. Постоянная нехватка кислорода приводит к ухудшению общего самочувствия.
Появляется чувство сухости, жжения. У многих появление розовых угрей сопровождается выраженным зудом. При расчесывании может присоединяться вторичная инфекция.
Розацеа имеет хроническое течение, ремиссии сменяются периодами обострения. Даже вне обострения капиллярная сеть на лице четко визуализируется.
Стадии
Заболевание развивается поэтапно, его четко можно разделить на пять стадий:
1. Эритема. Это самое начало заболевания, которое проявляется стойким покраснением в центральной части лица. Если сразу начать лечение, можно быстро и бесследно избавиться от этого неприятного симптома.
2. Стойкая эритема. Она появляется при хронизации процесса. За счет расширенных сосудов кожа может приобретать багровый или синюшный оттенок. Капиллярная сеть отчетливо видна.
3. Папулы. Появляется сыпь, состоящая из мелких гнойничков. Они могут воспаляться, нередко присоединяется бактериальная инфекция, что приводит к развитию гнойных процессов.
4. Пустулы. Позже на коже появляются элементы в виде бугорков. На этой стадии начинается шелушение. Поверхность эпидермиса становится неровной.
5. Инфильтрация и гипертрофия. Это запущенная стадия заболевания, при которой кожа становится плотной, бугристой. От этих серьезных косметических дефектов избавиться очень сложно.
Длительность каждой из стадий может быть разной, течение заболевания всегда индивидуально и зависит от многих внешних факторов и особенностей организма.
Типы
Выделяют эритематозную, пустулезную, папулезную розацеа, офтальморозацею и ринофиму.
Эритематозная форма самая распространенная. Она проявляется покраснением и расширением капилляров на лице. Кожа становится синюшной с многочисленными сосудистыми звездочками. На начальной стадии заболевания покраснение может появляться кратковременно и проходить самостоятельно.
Папулезная форма сопровождается мелкими сосудистыми звездочками и узелками на коже. Если появляются маленькие желтые гнойнички, говорят о пустулезной розацеа.
Ринофима сопровождается увеличением и отеком сальных желез, разрастанием соединительной ткани в области носа. В результате нос деформируется, увеличивается, имеет бугристую фактуру и красно-багровый оттенок. Может нарушаться носовое дыхание.
Офтальморозацеа сопровождается поражением слизистой глаз, проявляется в виде конъюнктивита, блефарита. Пациенты жалуются на жжение, ощущение инородного тела.
Что происходит в организме при развитии заболевания
Пусковым механизмом является расширение мелких сосудов. Это происходит из-за изменения баланса женских половых гормонов. Именно поэтому дебют или обострение заболевания часто связаны с менструацией, климаксом.
В результате расширения сосудов отмечается приток крови к лицу. В крови при розовых угрях растет уровень медиаторов воспаления, поэтому происходят изменения в стенках переполненных капилляров. Стенки сосудов теряют эластичность, становятся хрупкими и разрушаются даже при минимальном воздействии внешних факторов.
Диагностика
Поставить предположительный диагноз можно на основе осмотра, беседы с пациентом и дерматоскопии. Для уточнения диагноза делается микроскопия соскоба кожи, проводится исследование на аутоиммунные заболевания, лабораторное исследование отделяемого из пустул, УЗИ мягких тканей лица.
В некоторых случаях показано генетическое исследование, позволяющее выявить наследственную предрасположенность к розацеа.
Лечение
Терапия длительная и комплексная. Она направлена на купирование воспаления и достижение длительной, стойкой ремиссии. Также лечение направлено на профилактику осложнений и восстановление эпидермиса.
В качестве медикаментозной терапии используют ретиноиды, мази с антибиотиками, а также препараты, укрепляющие сосудистую стенку. При сильном дискомфорте, зуде, нарушениях сна добавляют седативные и антигистаминные средства.
Для отшелушивания эпидермиса и профилактики закупорки протоков сальных желез применяют азелаиновую кислоту.
Для укрепления стенок капилляров назначают аскорбиновую кислоту и рутин. Они позволяют восстановить кровообращение и уменьшить количество сосудистых звездочек.
Самый эффективный метод борьбы с сосудистыми звездочками при розацеа — это лазеротерапия. С помощью специального аппарата расширенные капилляры коагулируются и бесследно исчезают. Также лазер помогает избавиться от бугристости кожи при запущенных формах заболевания. В клинике «Тринити» есть современное оборудование, позволяющее эффективно и безопасно бороться с сосудистыми звездочками.